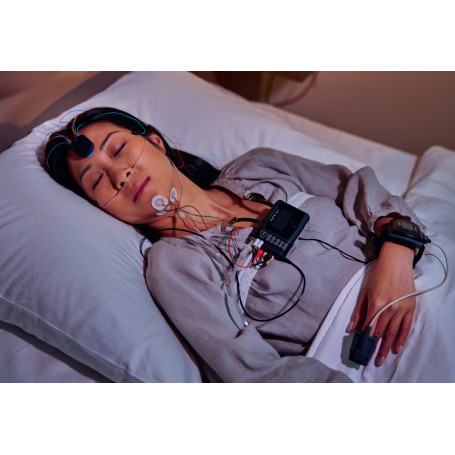
Điều trị Ngưng thở khi ngủ
Có hai loại ngưng thở khi ngủ chính, cả hai đều cần được điều trị. Ngưng thở khi ngủ do tắc nghẽn (OSA) liên quan đến việc ngưng hoặc giảm hô hấp trong khi ngủ do tắc nghẽn hoàn toàn hoặc một phần đường thở. Ngược lại, đối với những người bị ngưng thở khi ngủ trung ương (CSA), việc ngưng thở trong khi ngủ là do các vấn đề với não hoặc hệ thần kinh. Việc chẩn đoán và điều trị ngưng thở khi ngủ rất quan trọng. Những người bị OSA đối mặt với nguy cơ gia tăng đối với huyết áp cao, tiểu đường tuýp 2, và các vấn đề sức khỏe khác. Điều trị ngưng thở khi ngủ có thể giúp giảm nguy cơ các biến chứng này. Phương Pháp Điều Trị Ngưng Thở Khi Ngủ Có nhiều lựa chọn điều trị không xâm lấn cho ngưng thở khi ngủ, một số trong đó hiệu quả hơn những phương pháp khác. Các lựa chọn không phẫu thuật được chia thành hai loại: thiết bị áp lực đường thở dương (PAP) và thiết bị chỉnh hàm. Áp Lực Dương Liên Tục (CPAP) Các bác sĩ coi áp lực dương liên tục (CPAP) là phương pháp điều trị tiêu chuẩn vàng cho OSA và thường là phương pháp điều trị đầu tiên được đề xuất cho những người được chẩn đoán bị ngưng thở khi ngủ do tắc nghẽn từ trung bình đến nghiêm trọng. Thông thường, máy CPAP cắm vào ổ cắm và đặt cạnh giường của người ngủ. Một ống nối máy với mặt nạ che miệng, mũi, hoặc cả hai của người ngủ. Sau đó, máy CPAP thổi khí vào đường thở của người ngủ, giúp giữ cho nó mở trong suốt giấc ngủ. CPAP được coi là phương pháp điều trị OSA hiệu quả nhất, nhưng phải được sử dụng hàng đêm. Liệu pháp CPAP ít hiệu quả hơn trong việc điều trị ngưng thở khi ngủ trung ương. Máy CPAP chỉ đẩy không khí ra với một mức độ duy nhất, được bác sĩ điều chỉnh theo mức trung bình cần thiết của người ngủ. Vì một số người gặp khó khăn trong việc chịu đựng mức áp suất không khí liên tục này, nên chúng tôi có các lựa chọn khác. Áp Lực Dương Hai Cấp Độ (BiPAP) Đôi khi các bác sĩ kê toa máy áp lực dương hai cấp độ (BiPAP hoặc BPAP) khi người bị ngưng thở khi ngủ không thể chịu đựng được CPAP. Máy BiPAP hoạt động tương tự như máy CPAP, với một ống nối đẩy không khí vào mặt nạ để giữ đường thở mở. Tuy nhiên, máy BiPAP khác với máy CPAP ở chỗ nó thả khí ở áp suất cao hơn khi người ngủ hít vào và áp suất thấp hơn khi thở ra. Tính năng này làm cho liệu pháp BiPAP trở thành lựa chọn tốt cho những người ngủ gặp khó khăn khi thở ra vào dòng không khí áp suất cao từ máy CPAP. Máy BiPAP cũng đôi khi được kê toa cho những người bị ngưng thở khi ngủ cùng với béo phì nghiêm trọng hoặc một số tình trạng sức khỏe khác, như bệnh phổi tắc nghẽn mãn tính và suy giảm hô hấp. Áp Lực Dương Điều Chỉnh Tự Động (APAP) Máy áp lực dương tính điều chỉnh tự động, thường được gọi là máy APAP hoặc auto-CPAP, cũng hoạt động tương tự như máy CPAP. Máy APAP khác với máy CPAP ở khả năng tự động điều chỉnh áp suất không khí mà chúng thả ra. Khả năng này có thể làm cho máy thoải mái hơn khi sử dụng so với thiết bị CPAP, vì người ngủ cần các mức áp suất khác nhau vào các thời điểm khác nhau trong đêm, tùy thuộc vào tư thế ngủ hoặc các yếu tố khác. Máy APAP sử dụng cảm biến áp suất và một thuật toán máy tính để tự động tính toán chính xác mức áp suất không khí mà người ngủ cần tại bất kỳ thời điểm nào. Do đó, máy APAP có thể hoạt động tốt hơn cho người cảm thấy không thoải mái với áp suất không khí liên tục từ máy CPAP. Các chuyên gia về giấc ngủ có thể lập trình máy APAP để chỉ thả không khí ở các áp suất nằm trong một phạm vi tối thiểu và tối đa cài đặt sẵn, để đảm bảo tín hiệu quả. Thông Khí Servo Thích Ứng (ASV) Thông khí servo thích ứng (ASV) chủ yếu được sử dụng như là phương pháp điều trị cho những người trải qua ngưng thở khi ngủ trung ương. ASV hoạt động tương tự như liệu pháp PAP, cung cấp không khí áp suất thông qua một ống và mặt nạ mà người ngủ đeo. Tuy nhiên, thay vì cung cấp mức độ không khí cố định khi hít vào và thở ra, ASV được lập trình để thả áp suất không khí tùy chỉnh, thích ứng theo thời gian thực, dự đoán và phản ứng với các sự kiện ngưng thở trung ương. Ban đầu, ASV được sử dụng để điều trị hô hấp Cheyne-Stokes, một mô hình hô hấp cụ thể đôi khi xảy ra do suy tim. Mặc dù thông khí servo thích ứng hữu ích cho những người trải qua ngưng thở khi ngủ trung ương trong một số điều kiện nhất định, các nghiên cứu đã chỉ ra rằng ASV có thể tiềm ẩn nguy hiểm cho những người bị cả CSA và một số loại suy tim sung huyết giai đoạn tiến triển. Áp Lực Dương Khi Thở Ra (EPAP) Không giống như liệu pháp CPAP và BiPAP cho ngưng thở khi ngủ, một thiết bị áp lực dương tính khi thở ra (EPAP) không phải là máy móc dùng động cơ. Thay vào đó, liệu pháp EPAP bao gồm hai van nhỏ vừa khít trong lỗ mũi. Liệu pháp EPAP cung cấp áp suất đường thở bằng cách tạo ra sức kháng cự giữ cho đường thở mở rộng khi một người thở ra. Liệu pháp EPAP có thể tiện lợi hơn cho một số người ngủ vì nó không cần dùng điện, tiếng ồn phát ra rất nhỏ hoặc không có, đồng thời thiết bị này nhỏ gọn và nhẹ. Liệu pháp EPAP đeo mũi thường được đánh giá để điều trị cho người mắc OSA, không phải CSA. Liệu pháp EPAP là phương pháp mới hơn và ít phổ biến hơn so với các liệu pháp PAP khác. Tuy nhiên, một đánh giá về các nghiên cứu EPAP cho thấy những người sử dụng EPAP trải qua giảm 53% triệu chứng OSA. Một số nhà nghiên cứu đề nghị sử dụng EPAP cho những người mắc OSA từ nhẹ đến trung bình không thể chịu được liệu pháp CPAP. Các nghiên cứu khác cho thấy EPAP cũng hiệu quả đối với những người mắc OSA nặng. Một nghiên cứu gần đây cho thấy việc kết hợp EPAP với một dụng cụ đeo miệng gọi là khí cụ đẩy hàm dưới hiệu quả trong việc điều trị OSA cho những người gặp khó khăn trong việc giảm các triệu chứng ngưng thở khi ngủ chỉ bằng dụng cụ đeo miệng. Thiết Bị Chỉnh Hàm Thiết bị chỉnh hàm được thiết kế để giảm triệu chứng OSA bằng cách mở đường thở một cách vật lý. Giống như EPAP, thiết bị chỉnh hàm thường chỉ được kê toa sau khi một người không thể chịu được một trong những phương pháp điều trị máy PAP. Hai thiết bị chỉnh hàm phổ biến nhất. • Khí cụ đẩy hàm dưới (MAS): Phương pháp điều trị này bao gồm việc đeo một dụng cụ nha khoa được thiết kế riêng, vừa khít với hàm trên và hàm dưới, giữ cho hàm dưới đưa ra phía trước. Bằng cách giữ hàm dưới đưa ra trước, MAS cũng giữ cho lưỡi đưa ra trước, tăng khả năng đường thở luôn mở. MAS có thể được sử dụng tốt nhất trong các trường hợp ngáy to và OSA nhẹ đến trung bình. • Dụng cụ giữ lưỡi: Những dụng cụ này nhằm mục đích giữ đường thở thông thoáng bằng cách giữ lưỡi ở vị trí phía trước nhờ lực hút. Dụng cụ giữ lưỡi đã được chứng minh là có hiệu quả trong việc giảm mức độ nghiêm trọng của các triệu chứng OSA, mặc dù chúng không hiệu quả bằng CPAP. Các nhà nghiên cứu cho rằng chúng có thể phù hợp hơn để sử dụng ngắn hạn. Phương Pháp Phẫu Thuật Điều Trị Ngưng Thở Khi Ngủ Khi các thiết bị không xâm lấn không đủ để điều trị ngưng thở khi ngủ, một chuyên gia về giấc ngủ có thể đề xuất phẫu thuật để ngăn chặn các khoảng ngừng thở trong khi ngủ. Loại phẫu thuật mà một người có thể trải qua phụ thuộc vào nguyên nhân gây ra các vấn đề hô hấp của họ. Loại Bỏ hoặc Thu Nhỏ Mô Một số phẫu thuật loại bỏ hoặc thu nhỏ mô có thể giúp điều trị OSA do các tắc nghẽn có thể nhận biết được: • Giảm mô bằng tần số vô tuyến: Sử dụng kỹ thuật phẫu thuật mới hơn gọi là phẫu thuật tần số vô tuyến, các bác sĩ phẫu thuật loại bỏ mô chặn đường thở bằng dòng điện tần số cao. Loại phẫu thuật này có thể được sử dụng để làm cứng và giảm kích thước của vòm miệng mềm. Nó cũng có thể được sử dụng để loại bỏ mô từ mũi, amidan, hoặc gốc lưỡi. • Phẫu thuật cắt bỏ phần phụ của lưỡi gà và vòm họng (Uvulopalatopharyngoplasty): Loại phẫu thuật này bao gồm việc cắt bỏ một phần của lưỡi gà, hình quả chuông lủng lẳng ở phía sau miệng, cùng với các phần của vòm miệng mềm. Thường thì loại phẫu thuật này được hỗ trợ laser, nhưng các nghiên cứu gần đây cho thấy phẫu thuật cắt bỏ phần phụ của lưỡi gà và vòm họng bằng laser có thể làm nặng thêm các triệu chứng ngưng thở ở một số người. • Cắt bỏ tuyến Adenoid: Các bác sĩ cũng có thể giúp làm thông thoáng đường thở bằng cách loại bỏ các tuyến adenoid, tuyến nằm phía trên vòm miệng. Phẫu thuật này phổ biến nhất ở trẻ em bị OSA, và thường được thực hiện cùng lúc với loại bỏ amidan. • Cắt bỏ amidan: Loại bỏ amidan là một phương pháp phẫu thuật điều trị OSA phổ biến có thể được thực hiện cùng với các phẫu thuật loại bỏ mô khác. • Mở khí quản (Tracheotomy): Mở khí quản bao gồm việc tạo một lỗ trên cổ để không khí có thể đi trực tiếp vào khí quản qua một ống. Đây là phương pháp phẫu thuật OSA hiệu quả nhất, nhưng cũng là phẫu thuật xâm lấn nhất. Các chuyên gia chỉ khuyến nghị sử dụng mở khí quản khi tính mạng của người bệnh gặp nguy hiểm và tất cả các lựa chọn khác đã được thử. Điều Chỉnh Vị Trí Hàm Phẫu thuật đẩy hàm trên và hàm dưới (Maxillomandibular advancement) bao gồm việc di chuyển vĩnh viễn hàm về phía trước để giúp giữ đường thở thông thoáng. Các nghiên cứu cho thấy trung bình phẫu thuật này giúp giảm 87% các triệu chứng ngưng thở khi ngủ và thành công trên 85% bệnh nhân. Tuy nhiên, đây là một phẫu thuật tương đối phức tạp. Phẫu thuật đẩy hàm trên và hàm dưới đi kèm với nhiều rủi ro hơn và có thể ảnh hưởng đến ngoại hình của người bệnh. Các Phẫu Thuật Liên Quan Đến Lưỡi Ba phẫu thuật liên quan đến lưỡi đôi khi được thực hiện để giảm triệu chứng OSA: • Đưa cằm và lưỡi ra trước (Genioglossus Advancement): Phẫu thuật này tập trung vào cơ genioglossus, cơ tạo nên phần lớn của lưỡi có thể nhìn thấy. Bằng cách phẫu thuật đẩy lưỡi về phía trước trong miệng, nó ít có khả năng rơi lại và chặn đường thở. • Treo xương móng (Hyoid suspension): Xương móng nằm gần phía trên cổ và đôi khi được gọi là xương lưỡi, vì vai trò giữ lưỡi cố định. Phẫu thuật treo xương móng nhằm thay đổi vị trí lưỡi để mở đường thở. Nó thường được kết hợp với các thủ thuật phẫu thuật khác. • Cắt bỏ một phần giữa lưỡi (Midline glossectomy): Phẫu thuật này liên quan đến việc cắt bỏ một phần lưỡi để giảm thể tích lưỡi và thông thoáng đường thở. Các nghiên cứu cho thấy phẫu thuật này có thể thành công trong việc giảm các triệu chứng OSA, đặc biệt khi kết hợp với các thủ thuật phẫu thuật khác. Phẫu Thuật Mũi Trong một số trường hợp, cấu trúc của mũi và đường mũi của một người góp phần vào triệu chứng OSA. Ví dụ, một vách ngăn bị lệch, sự phát triển của mũi, và các xương quá lớn trong mũi có thể gây ra hoặc làm trầm trọng thêm OSA. Nhiều vấn đề mũi có thể được điều trị thông qua phẫu thuật truyền thống hoặc phẫu thuật tần số vô tuyến ít xâm lấn. Các nghiên cứu về các phẫu thuật này không cho thấy tỷ lệ thành công cao, nhưng phẫu thuật mũi có thể cải thiện kết quả cho các loại điều trị OSA khác. Các phẫu thuật mũi đôi khi được thực hiện cho OSA bao gồm: • Rhinoplasty: Thay đổi hình dạng của mũi • Septoplasty: Chỉnh sửa vách ngăn lệch • Phẫu thuật xoang nội soi: Giúp làm sạch xoang • Phẫu thuật van mũi: Mở rộng lỗ mũi hoặc các van mũi bên trong • Turbinectomy: Loại bỏ hoặc thu nhỏ một số xương nhỏ trong mũi Kích Thích Dây Thần Kinh Hai phẫu thuật kích thích dây thần kinh có sẵn cho người bị ngưng thở khi ngủ. Kích thích dây thần kinh hạ thiệt điều trị OSA, trong khi kích thích dây thần kinh phren qua đường tĩnh mạch điều trị CSA. • Kích thích Thần Kinh Hạ Thiệt (Hypoglossal Nerve Stimulation): Thần kinh hạ thiệt kết nối với lưỡi. Kích thích điện dây thần kinh này có thể khiến lưỡi đẩy về phía trước, giúp thông đường thở. Trong phẫu thuật ngoại trú này, một thiết bị kích thích được đặt vào ngực cùng với cảm biến để theo dõi nhịp thở và dây kích thích nối với dây thần kinh hạ thiệt. Còn được gọi là kích thích đường thở trên, kích thích thần kinh hạ thiệt là phương pháp điều trị mới hơn được khuyến nghị cho những người mắc OSA từ trung bình đến nặng và không thể dung nạp máy PAP. • Kích Thích Thần Kinh Phren Qua Đường Tĩnh Mạch (Transvenous Phrenic Nerve Stimulation): Thần kinh phren đóng vai trò quan trọng trong việc hít thở vì nó kết nối với phổi và cơ hoành. Kích thích điện dây thần kinh này bằng cách sử dụng thiết bị cấy ghép phẫu thuật đã cho thấy kết quả khả quan như một phương pháp điều trị CSA. Thay Đổi Lối Sống Để Điều Trị Ngưng Thở Khi Ngủ Nhiều yếu tố lối sống có thể giảm mức độ nghiêm trọng của triệu chứng OSA. • Giảm cân: Nghiên cứu cho thấy giảm cân có thể cải thiện triệu chứng OSA. Vì lý do này, các chuyên gia y tế có thể khuyến nghị chế độ ăn kiêng và tập thể dục để quản lý cân nặng. • Bài Tập Thở Mũi Họng: Còn được gọi là các bài tập vùng hầu họng, các chuyển động lặp đi lặp lại của lưỡi, vòm miệng mềm và họng này đã được chứng minh là có hiệu quả làm giảm mức độ nghiêm trọng của các triệu chứng OSA. Trong một số nghiên cứu sử dụng các bài tập này, những người tham gia cho thấy các triệu chứng OSA được cải thiện sau khi tập thường xuyên trong ba tháng. • Thay đổi tư thế ngủ: Liệu pháp thay đổi tư thế có thể làm giảm mức độ nghiêm trọng của các triệu chứng OSA ở một số người. Ngủ ngửa thường liên quan đến các triệu chứng nghiêm trọng hơn đối với nhiều người mắc OSA, vì vậy liệu pháp thay đổi tư thế thường liên quan đến việc cố gắng huấn luyện người bệnh ngừng ngủ ngửa. • Tránh rượu và một số loại thuốc: Những người bị OSA nên tránh rượu và thuốc an thần trong vài giờ trước khi đi ngủ, nếu có thể. Rượu được cho là tăng triệu chứng OSA bằng cách làm thư giãn các cơ liên quan đến đường thở, do đó gây ra tắc nghẽn. • Bỏ thuốc lá: Hút thuốc lá làm tăng nguy cơ mắc OSA, vì vậy các bác sĩ thường khuyến nghị những người bị OSA bỏ thuốc lá. Tuy nhiên, cần nhiều nghiên cứu hơn để hiểu mối quan hệ giữa hút thuốc và OSA. Cách chọn phương pháp điều trị ngủ mới phù hợp với bạn Thông thường, bác sĩ chuyên khoa về giấc ngủ sẽ xác định phương pháp điều trị ngưng thở khi ngủ nào tốt nhất cho bạn dựa trên các triệu chứng và tình trạng sức khỏe riêng biệt của bạn. Cùng với việc điều trị bất kỳ tình trạng sức khỏe nền tảng nào, máy CPAP thường là phương pháp điều trị đầu tiên được kê đơn cho bệnh ngưng thở khi ngủ. Liệu pháp CPAP được coi là hiệu quả và đáng tin cậy nhất đối với những người có thể tuân thủ điều trị. Nếu người bệnh gặp khó khăn trong việc tuân thủ liệu pháp CPAP, bác sĩ chuyên khoa về giấc ngủ có thể kê đơn BiPAP, ASV, EPAP hoặc dụng cụ đeo miệng thay thế. Phẫu thuật thường chỉ được xem xét sau khi đã thử nghiệm các phương pháp không xâm lấn. Nhiều phương pháp điều trị ngưng thở khi ngủ đòi hỏi phải sử dụng thiết bị liên tục. Nếu bạn mắc chứng ngưng thở khi ngủ, bạn có thể thử thay đổi lối sống song song với bất kỳ liệu pháp nào mà bác sĩ kê đơn. Tuy nhiên, bạn cũng nên tiếp tục sử dụng các phương pháp điều trị do bác sĩ hoặc chuyên gia về giấc ngủ kê đơn cho đến khi có chỉ định khác. Thảo luận về lựa chọn điều trị ngưng thở khi ngủ với bác sĩ Sau khi bác sĩ chuyên khoa giấc ngủ chẩn đoán bạn mắc chứng ngưng thở khi ngủ, họ sẽ vạch ra kế hoạch điều trị. Nếu bạn gặp khó khăn trong việc tuân thủ điều trị, chẳng hạn như liệu pháp CPAP, hãy hẹn gặp lại bác sĩ hoặc bác sĩ chuyên khoa giấc ngủ để xem liệu có nên ngừng điều trị đó và tìm hiểu các phương pháp điều trị khác mà họ đề nghị thử tiếp theo. Nội dung trên trang này không nhằm mục đích cung cấp lời khuyên y tế hoặc được sử dụng để đề xuất bất kỳ phương pháp điều trị hoặc thuốc cụ thể nào. Hãy luôn tham khảo ý kiến bác sĩ trước khi dùng thuốc mới hoặc thay đổi phương pháp điều trị hiện tại.
Thực hiện nghiên cứu về giấc ngủ
Nếu bác sĩ đề nghị bạn tham gia một nghiên cứu giấc ngủ, hay còn gọi là đa ký giấc ngủ, bạn có thể thắc mắc về quy trình của bài kiểm tra này và những điều sẽ xảy ra. Nghiên cứu giấc ngủ giúp bác sĩ chẩn đoán các rối loạn giấc ngủ như ngưng thở khi ngủ, rối loạn vận động chân tay định kỳ, chứng ngủ rũ, hội chứng chân không yên, mất ngủ và các hành vi ban đêm như mộng du và rối loạn hành vi giấc ngủ REM. Thông thường, những rối loạn này không thể được xác định trong một buổi khám thông thường - bác sĩ cần thu thập thêm bằng chứng thuyết phục trong khi bạn đang ngủ. Nghiên cứu về giấc ngủ là gì? Nghiên cứu giấc ngủ là một bài kiểm tra qua đêm không xâm lấn, cho phép các bác sĩ theo dõi bạn trong khi bạn ngủ để xem điều gì đang xảy ra trong não và cơ thể bạn. Đối với bài kiểm tra này, bạn sẽ đến một phòng thí nghiệm giấc ngủ được thiết lập cho những lần lưu trú qua đêm - thường là trong bệnh viện hoặc trung tâm giấc ngủ. Trong khi bạn ngủ, máy điện não (EEG) sẽ theo dõi các giai đoạn giấc ngủ và chu kỳ giấc ngủ REM và không REM (NREM) mà bạn trải qua trong đêm, để xác định những gián đoạn có thể xảy ra trong mô hình giấc ngủ của bạn. Nghiên cứu giấc ngủ cũng sẽ đo lường những thứ như chuyển động mắt, mức oxy trong máu của bạn (thông qua một cảm biến - không có kim tiêm), nhịp tim và nhịp thở, tiếng ngáy và cử động cơ thể. Dữ liệu từ nghiên cứu giấc ngủ của bạn thường sẽ được thu thập bởi một kỹ thuật viên và sau đó được bác sĩ của bạn đánh giá. Việc này có thể mất đến hai tuần, sau đó bạn sẽ lên lịch hẹn tái khám để thảo luận về kết quả. Các loại nghiên cứu giấc ngủ Các nghiên cứu về giấc ngủ thu thập dữ liệu về những gì đang xảy ra trong cơ thể một người trong khi ngủ. Có nhiều loại nghiên cứu giấc ngủ khác nhau tùy thuộc vào các triệu chứng của một người và các rối loạn giấc ngủ có thể xảy ra. Đa ký giấc ngủ (Polysomnography): Trong đa ký giấc ngủ, một kỹ thuật viên giấc ngủ theo dõi bệnh nhân ở lại qua đêm tại một phòng khám chuyên biệt. Nhiều chức năng khác nhau được đo lường trong suốt đêm, bao gồm chuyển động mắt, hoạt động của não và cơ, nỗ lực hô hấp và luồng không khí, mức oxy trong máu, vị trí và chuyển động cơ thể, tiếng ngáy và nhịp tim. Kiểm tra tiềm thời giấc ngủ (Multiple Sleep Latency Test): Kiểm tra tiềm thời giấc ngủ đo lường mức độ nhanh chóng một người ngủ thiếp đi và mức độ nhanh chóng họ đi vào giấc ngủ REM trong các giấc ngủ ngắn ban ngày. Kiểm tra này chủ yếu được sử dụng để chẩn đoán chứng buồn ngủ ban ngày quá mức có thể là do chứng ngủ rũ hoặc một nguyên nhân không rõ (tăng động quá mức vô căn). Hiệu chỉnh CPAP (CPAP Titration): Áp lực dương liên tục (CPAP) là một phương pháp điều trị phổ biến cho chứng ngưng thở khi ngủ. Trong hiệu chỉnh CPAP, một kỹ thuật viên xác định lượng áp suất không khí mà bệnh nhân cần từ máy CPAP của họ để máy có thể được lập trình đúng cách để sử dụng tại nhà. Hiệu chỉnh CPAP thường yêu cầu một nghiên cứu giấc ngủ thứ hai. Khi nghi ngờ mạnh mẽ về chứng ngưng thở khi ngủ, nghiên cứu giấc ngủ chia đôi đêm có thể là một lựa chọn. Trong nghiên cứu chia đôi đêm, đa ký giấc ngủ được sử dụng để chẩn đoán chứng ngưng thở khi ngủ trong nửa đầu của đêm và hiệu chỉnh CPAP được thực hiện trong nửa sau của đêm. Kiểm tra ngưng thở khi ngủ tại nhà (Home Sleep Apnea Testing): Kiểm tra ngưng thở khi ngủ tại nhà thu thập dữ liệu về hơi thở, nhịp tim và các biến số khác của bệnh nhân qua đêm. Tuy nhiên, so với đa ký giấc ngủ, kiểm tra tại nhà cung cấp ít thông tin hơn và quy trình không được giám sát bởi một kỹ thuật viên. Nghiên cứu về giấc ngủ có thể chẩn đoán điều gì? Một nghiên cứu về giấc ngủ được sử dụng để chẩn đoán nhiều rối loạn giấc ngủ, bao gồm: Mất ngủ Ngưng thở khi ngủ Hội chứng chân không yên Chứng ngủ rũ Rối loạn vận động chân tay định kỳ Sleepwalking Nói chuyện khi ngủ Rối loạn hành vi giấc ngủ REM Ai cần một nghiên cứu về giấc ngủ? Nghiên cứu giấc ngủ là một công cụ chẩn đoán quan trọng đối với nhiều rối loạn giấc ngủ, nhưng chúng không cần thiết trong mọi trường hợp. Bác sĩ có thể chỉ định thực hiện nghiên cứu giấc ngủ tùy thuộc vào các triệu chứng và tình trạng sức khỏe tổng thể của từng người. Hãy nói chuyện với bác sĩ nếu bạn đang gặp các vấn đề về giấc ngủ hoặc các triệu chứng ban ngày như mệt mỏi, buồn ngủ, trầm cảm hoặc khó tập trung. Những bệnh nhân béo phì có vấn đề về giấc ngủ nên được sàng lọc chứng ngưng thở khi ngủ. Bác sĩ của bạn có thể giúp bạn xác định xem liệu nghiên cứu giấc ngủ có phù hợp với bạn hay không. Nếu bạn đã được chẩn đoán mắc chứng rối loạn giấc ngủ và các triệu chứng không cải thiện với phương pháp điều trị, việc thực hiện một nghiên cứu giấc ngủ tiếp theo có thể giúp bác sĩ xác định các bước tiếp theo trong quá trình chăm sóc của bạn. Chi phí cho một nghiên cứu về giấc ngủ là bao nhiêu? Rất khó để ước tính chi phí của một nghiên cứu giấc ngủ. Nó phụ thuộc vào loại kiểm tra được sử dụng và mức phí mà cơ sở y tế áp dụng. Các phòng khám nhỏ thường tính phí thấp hơn so với các hệ thống bệnh viện lớn. Điều quan trọng là phải nói chuyện trực tiếp với phòng khám thực hiện nghiên cứu giấc ngủ của bạn để có thông tin chính xác nhất. Bảo hiểm cho một nghiên cứu về giấc ngủ Các chi phí bạn chịu phụ thuộc vào những gì bảo hiểm của bạn chi trả. Liên hệ với nhà cung cấp bảo hiểm của bạn để tìm hiểu về bảo hiểm nghiên cứu giấc ngủ do chương trình của bạn cung cấp. Nếu bác sĩ đề nghị một nghiên cứu về giấc ngủ cho bạn, nhưng nhà cung cấp bảo hiểm của bạn từ chối bảo hiểm cho xét nghiệm, có thể giúp hỏi về việc kháng cáo từ chối bảo hiểm. Điều này thường liên quan đến việc cung cấp tài liệu về lý do tại sao nghiên cứu là cần thiết về mặt y tế. Bác sĩ của bạn có thể giúp bạn chuẩn bị hồ sơ cần thiết để nộp đơn kháng cáo.
Nguyên nhân gây ra Ngưng thở khi ngủ
Nguyên nhân hoặc yếu tố góp phần phát triển chứng ngưng thở khi ngủ phụ thuộc vào loại ngưng thở khi ngủ mà một người mắc phải. Chứng ngưng thở khi ngủ tắc nghẽn (OSA) xảy ra phổ biến, với ước tính từ 10% đến 30% người trưởng thành ở Mỹ mắc phải rối loạn này. Chứng ngưng thở khi ngủ trung ương (CSA) là một rối loạn ít phổ biến hơn nhiều, ảnh hưởng đến ít hơn 1% người trưởng thành. Cả OSA và CSA đều là các rối loạn hô hấp liên quan đến giấc ngủ, liên quan đến các trường hợp thở chậm hoặc ngừng thở quá mức trong khi ngủ. Chúng tôi sẽ nhấn mạnh các nguyên nhân và yếu tố nguy cơ của từng loại rối loạn giấc ngủ này và mô tả các triệu chứng báo hiệu cần phải đi khám bác sĩ. Ngưng Thở Ngủ do Tắc Nghẽn: Nguyên Nhân và Triệu Chứng Ngưng thở khi ngủ tắc nghẽn xảy ra do sự tắc nghẽn vật lý trong đường thở, làm chậm hoặc ngừng thở liên tục trong khi ngủ. Bình thường, không gian trong đường thở sẽ bị giảm khi các mô trong miệng và cổ họng thư giãn trong khi ngủ, nhưng ở những người có nguy cơ mắc OSA, những thay đổi này có thể khiến đường thở bị tắc một phần hoặc hoàn toàn. Người mắc OSA có thể không có triệu chứng hoặc gặp các triệu chứng như: • Buồn ngủ vào ban ngày • Dễ dàng ngủ gật trong các tình huống không kích thích • Ngáy hoặc thở hổn hển khi ngủ • Đau đầu khi thức dậy • Thức dậy vào ban đêm để đi tiểu Ngưng Thở Ngủ Trung Ương: Nguyên Nhân và Triệu Chứng Ngưng thở ngủ trung ương xảy ra do sự gián đoạn tín hiệu giữa não và các cơ điều khiển hô hấp. Hầu hết những người mắc CSA phát triển rối loạn này do một biến chứng của các vấn đề sức khỏe tiềm ẩn, nhưng trong một số ít trường hợp, đây là một rối loạn riêng biệt tự phát. CSA thường không có triệu chứng. Tuy nhiên, khi các triệu chứng xuất hiện, chúng có thể tương tự như các triệu chứng của ngưng thở ngủ do tắc nghẽn. Các triệu chứng của CSA có thể bao gồm: • Buồn ngủ vào ban ngày • Giấc ngủ chất lượng kém • Khó ngủ hoặc duy trì giấc ngủ • Khó tập trung • Tỉnh giấc đột ngột do khó thở • Đau đầu vào buổi sáng • Đau ngực về đêm Ngưng Thở Khi Ngủ Tắc Nghẽn: Yếu Tố Nguy Cơ Các nhà nghiên cứu đã phát hiện ra rằng một số yếu tố có thể làm tăng nguy cơ phát triển chứng ngưng thở khi ngủ tắc nghẽn (OSA) của một người. Tuổi Cao Mặc dù OSA có thể xảy ra ở bất kỳ độ tuổi nào, rối loạn này trở nên phổ biến hơn khi người ta già đi. Nghiên cứu gần đây cho thấy người cao tuổi có thể dễ mắc OSA hơn do các thay đổi về thể chất khiến đường thở dễ bị sụp hơn trong khi ngủ. Giới Tính Nam Nam giới có khả năng được chẩn đoán OSA cao gấp hai đến ba lần so với nữ giới. Nguy cơ ở phụ nữ tăng lên khi họ bắt đầu giai đoạn mãn kinh. Các Hormone có thể đóng góp vào những khác biệt này, testosterone làm tăng nguy cơ mắc OSA và estrogen và progesterone làm giảm nguy cơ. Do đó, những người chuyển giới thực hiện liệu pháp hormone khẳng định giới tính có thể thay đổi nguy cơ mắc OSA Béo Phì Cân nặng cơ thể của một người so với chiều cao của họ càng cao, khả năng phát triển OSA càng lớn. Thực tế, một nghiên cứu đã phát hiện ra rằng mỗi 10% tăng cân tương ứng với khả năng mắc OSA cao gấp sáu lần. Các chuyên gia ước tính rằng khoảng 60% những người mắc OSA mức độ trung bình và nặng phát triển rối loạn này do béo phì. Các số đo cơ thể khác, chẳng hạn như kích thước cổ và vòng eo, cũng có thể ảnh hưởng đến nguy cơ mắc OSA. Ví dụ, cổ có kích thước hơn 40 đến 43 cm có nguy cơ mắc OSA cao hơn. Đặc điểm ngoại hình Vì OSA liên quan đến việc đường thở bị tắc nghẽn trong khi ngủ, bất kỳ đặc điểm thể chất nào làm hẹp đường thở đều có thể làm tăng nguy cơ mắc bệnh của một người. Các đặc điểm có thể làm tăng nguy cơ mắc ngưng thở ngủ do tắc nghẽn bao gồm: • Hàm dưới thụt lùi về phía sau • Hàm dưới nhỏ, được gọi là micrognathia (hội chứng hàm nhỏ khá hiếm gặp) • Mô thừa ở cổ họng • Lưỡi quá lớn • Amidan hoặc VA phì đại • Vách ngăn mũi lệch Hút Thuốc Người hút thuốc cũng có thể đối mặt với nguy cơ phát triển OSA cao hơn. Mặc dù liên kết này chưa rõ ràng, một nghiên cứu cho thấy người hiện đang hút thuốc có tỷ lệ mắc OSA cao gấp ba lần so với những người không hút thuốc hiện tại. Tiền Sử Gia Đình: Người có tiền sử gia đình mắc OSA hoặc ngáy có khả năng phát triển OSA cao hơn. Các nhà nghiên cứu tin rằng một số người có khả năng mắc OSA cao hơn do cách di truyền ảnh hưởng đến hình dạng khuôn mặt và hộp sọ của họ. Tuy nhiên, một phần xu hướng phát triển OSA giữa các thành viên gia đình cũng có thể do có lối sống tương tự hoặc sống trong môi trường chung. Nghẹt Mũi Nghẹt mũi do bất kỳ nguyên nhân nào cũng có thể khiến một người có nguy cơ mắc OSA cao gấp đôi so với những người không bị nghẹt mũi. Mặc dù vậy, điều trị nghẹt mũi không phải lúc nào cũng làm giảm các triệu chứng của ngưng thở ngủ do tắc nghẽn. Nghẹt mũi có thể do dị ứng, nhưng những người không bị dị ứng cũng có thể bị nghẹt mũi. Nghẹt mũi cũng có thể do nhiễm trùng, mang thai, tiếp xúc với các chất kích thích trong không khí, uống rượu và sử dụng một số loại thuốc hóa chất. Ở một số người, nghẹt mũi có thể được kích hoạt bởi thay đổi nhiệt độ, thực phẩm cay, hoặc tiếp xúc với nước hoa, khói hoặc các sản phẩm làm sạch. Tình Trạng Sức Khỏe OSA xảy ra thường xuyên hơn ở những người có một số tình trạng sức khỏe, bao gồm: • Suy tim sung huyết • Cao huyết áp • Hen suyễn • Bệnh thận giai đoạn cuối • Bệnh phổi tắc nghẽn mãn tính (COPD) • Đột quỵ • Suy giáp • Bệnh Parkinson Mang Thai OSA xảy ra phổ biến hơn trong thời kỳ mang thai. Nếu một người chỉ mắc OSA trong thời kỳ mang thai mà không phải vào các thời điểm khác, có thể gọi là OSA thai kỳ. Nghiên cứu cho thấy OSA xảy ra thường xuyên hơn trong tam cá nguyệt thứ ba của thai kỳ so với giai đoạn đầu. Khi mang thai, cổ họng và các đường mũi của họ có thể trở nên hẹp hơn. Nhiều yếu tố có thể giải thích những thay đổi này, bao gồm sự phân bố chất lỏng trong cơ thể trong thời kỳ mang thai cũng như tăng khối lượng máu và nghẹt mũi thường xuyên hơn. Sự thay đổi hormone trong thời kỳ mang thai cũng có thể ảnh hưởng đến các mô hình hô hấp và nguy cơ OSA. Ngưng Thở Trung Ương: Yếu Tố Nguy Cơ Nghiên cứu đã xác định nhiều yếu tố nguy cơ có thể làm tăng khả năng phát triển một trong số loại ngưng thở trung ương. Tuổi Cao Người lớn trên 65 tuổi có tỷ lệ mắc CSA cao hơn so với người trẻ tuổi. Sự khác biệt này có thể do CSA thường bắt nguồn từ các vấn đề sức khỏe tiềm ẩn, như suy tim, phổ biến hơn ở người cao tuổi. Cũng có thể có các yếu tố khác của quá trình lão hóa làm tăng khả năng xuất hiện CSA khi người ta già đi. Nam Giới Giống như ngưng thở ngủ do tắc nghẽn, những người được sinh ra là nam có nhiều khả năng phát triển CSA hơn những người được sinh ra là nữ. Các chuyên gia nghi ngờ rằng hormone có thể thúc đẩy sự khác biệt này, vì mức testosterone tăng cao có liên quan đến nguy cơ mắc CSA cao hơn. Suy Tim Các nghiên cứu cho thấy tới 50% người mắc suy tim trải qua OSA, CSA, hoặc cả hai rối loạn. Mặc dù lý do chính xác tại sao suy tim gây ra CSA chưa được biết rõ, nhưng có thể do mức độ carbon dioxide trong máu thấp hơn có thể phát triển ở người mắc suy tim. Đột Quỵ Nghiên cứu đã phát hiện rằng trong vài ngày đầu sau khi trải qua một cơn đột quỵ, khoảng 70% người có thể phát triển chứng ngưng thở khi ngủ trung ương. Tuy nhiên, CSA có thể tự khỏi sau đột quỵ, vì chỉ có 7% người mắc CSA ba tháng sau khi đột quỵ. Ngưng thở khi ngủ có thể phát triển bất kể đột quỵ xảy ra ở vùng nào trong não, mặc dù rối loạn hô hấp trong giấc ngủ có thể nghiêm trọng hơn nếu đột quỵ xảy ra khi ngủ Các Tình Trạng Sức Khỏe Khác Ngoài suy tim và đột quỵ, các tình trạng sức khỏe khác liên quan đến CSA bao gồm: • Suy thận • Rung nhĩ • Một số loại bại liệt • Độ cao Khi một người di chuyển lên độ cao lớn hơn, nguy cơ mắc CSA của họ tăng lên. Thực tế, gần 25% người phát triển CSA ở độ cao khoảng 8,200 feet, trong khi gần như tất cả mọi người sẽ phát triển rối loạn hô hấp này nếu họ đạt đến độ cao trên 13,100 feet. Các triệu chứng có thể nghiêm trọng nhất vào đêm đầu tiên sau khi đạt đến môi trường độ cao và có thể tự giải quyết khi người ta thích nghi với độ cao. Một Số Loại Thuốc Các loại thuốc ảnh hưởng đến hệ thần kinh trung ương hoặc khả năng đáp ứng của cơ thể với mức oxy trong máu thấp có thể làm tăng nguy cơ mắc CSA. Các loại thuốc này bao gồm: • Thuốc opioid • Methadone • Benzodiazepines • Thuốc chống trầm cảm • Gabapentinoids Điều quan trọng là thảo luận về bất kỳ mối lo ngại nào về thuốc và nguy cơ mắc CSA trước khi thay đổi liều lượng của bạn. Không được ngừng sử dụng thuốc theo toa mà không tham khảo ý kiến chuyên gia y tế. Liệu Pháp Áp Lực Đường Thở Dương (PAP) CSA phát triển ở 5% đến 15% những người được điều trị chứng OSA bằng phương pháp điều trị được gọi là Liệu pháp Áp lực Đường thở Dương (PAP). Trong hơn một nửa số người trải qua dạng CSA này, tình trạng này sẽ tự khỏi trong vòng vài tháng. Cách Điều Trị Chứng Ngưng Thở Khi Ngủ Đối với hầu hết những người mắc OSA hoặc CSA, liệu pháp áp lực đường thở dương liên tục (CPAP) là phương pháp điều trị đầu tiên được khuyến nghị. Máy CPAP đẩy không khí qua một ống vào mặt nạ đeo qua mũi hoặc mũi và miệng. Luồng khí này giúp giữ cho đường thở không bị tắc nghẽn trong khi ngủ. Nếu người ngủ không thể chịu đựng được máy CPAP, bác sĩ có thể cho họ thử một loại liệu pháp PAP khác. Các tùy chọn khác bao gồm: • Liệu pháp áp lực đường thở dương hai mức (BiPAP hoặc BPAP) • Liệu pháp áp lực đường thở dương tự điều chỉnh (auto-CPAP hoặc APAP) • Liệu pháp thông khí thích ứng (ASV) Các liệu pháp này hoạt động tương tự như CPAP, với không khí được cung cấp cho người ngủ từ một máy đặt gần đó. Loại máy PAP tốt nhất cho một người phụ thuộc vào loại ngưng thở khi ngủ họ mắc phải và tình huống cụ thể của họ. Các phương pháp điều trị bổ sung cho OSA mà bác sĩ có thể xem xét cho một số bệnh nhân bao gồm: • Thiết bị miệng • Phẫu thuật • Kích thích thần kinh hạ lưỡi Bên cạnh điều trị y tế cho ngưng thở ngủ, bác sĩ thường khuyến nghị thay đổi hành vi, chẳng hạn như giảm cân, tránh rượu hoặc thuốc an thần và thay đổi tư thế ngủ. Đối với những người mắc CSA, điều trị có thể tập trung vào giải quyết tình trạng sức khỏe tiềm ẩn hoặc thuốc gây ra các vấn đề hô hấp. Bác sĩ cũng có thể khuyến nghị thở oxy trong khi ngủ. Khi liệu pháp PAP và oxy không hiệu quả, một số loại thuốc có thể được sử dụng để điều trị CSA. Khi Nào Cần Nói Chuyện Với Bác Sĩ Nếu bạn đang gặp các triệu chứng của ngưng thở ngủ, hãy đến gặp bác sĩ để tìm hiểu xem liệu kiểm tra giấc ngủ có thể giúp tìm ra nguyên nhân gây ra các vấn đề về giấc ngủ của bạn không. Các triệu chứng quan trọng cần thảo luận với bác sĩ bao gồm tình trạng mệt mỏi vào ban ngày và thức giấc thường xuyên vào ban đêm. Ngoài ra, hãy cho bác sĩ biết nếu người bạn sống chung nhận thấy bạn ngừng thở, ngáy to hoặc thở hổn hển khi ngủ.
Copyright © 2024 Bản quyền thuộc về Sleepfi.vn